Cirurgia Bariátrica
A obesidade é uma das doenças mais frequentes, sendo considerada um dos maiores problemas de saúde pública na atualidade. A sua incidência está aumentando em proporções assustadoras nos últimos anos.
O método mais usado para o diagnóstico de obesidade é através do cálculo do índice de massa corpórea (IMC), e a sua intensidade pode ser estabelecida conforme tabela abaixo.
| Classificação | IMC |
|---|---|
| NORMAL | 18,5 — 24,9 |
| Sobrepeso | 25,0 — 29,9 |
| Obesidade grau 1 (leve) | 30,0 — 34,9 |
| Obesidade grau 2 (moderada) | 35,0 — 39,9 |
| Obesidade grau 3 (mórbida) | ≥ 40,0 |
Se você é obeso, possui um risco aumentado de desenvolver doenças como:
- Doenças do coração e da circulação, como infarto, derrame e pressão alta;
- Diabetes tipo 2;
- Colesterol alto;
- Doenças do aparelho digestivo, como pedra na vesícula e doença do refluxo gastroesofágico;
- Doenças da coluna e articulações;
- Infertilidade e disfunções sexuais;
- Câncer;
- Apneia do sono (distúrbio da respiração durante a noite);
- Doença hepática gordurosa (esteatose hepática) e cirrose;
- Risco aumentado de morte prematura.
Por que realizar cirurgia para o tratamento da obesidade?
Muitas vezes, você se vê lutando com seu peso e sentindo como se estivesse preso a um ciclo de ganho de peso? Além disso, você provavelmente já tentou várias dietas para no final ver o seu peso continuar aumentando?
O fato é que mais de 95% das pessoas que fazem parte de programas não cirúrgicos falham em alcançar e manter um controle significativo do peso por um longo período de tempo.
Sabe-se hoje que a cirurgia bariátrica é o tratamento mais eficaz para a perda de peso e, principalmente, para a manutenção do peso perdido quando se trata de casos graves de obesidade (com IMC > 40) ou quando a obesidade (com IMC > 35) já traz complicações metabólicas, osteoarticulares ou psicossociais, causando doenças como: diabetes, hipertensão arterial, distúrbios de colesterol, gordura no fígado (esteatose hepática/esteatohepatite), transtornos do sono, infertilidade, artrose de joelhos e coluna, hérnias de disco, estigmatização social, dentre outros.
Está indicada nos casos em que a pessoa tem uma história de longa data quando se trata de lutar contra o peso, tendo se submetido a múltiplas tentativas de tratamentos para emagrecer, porém, sem alcançar o sucesso esperado.
Como a cirurgia bariátrica funciona?
A cirurgia bariátrica, como o bypass gástrico e a gastrectomia vertical (Sleeve), funciona alterando a anatomia do trato gastrointestinal (estômago e sistema digestivo) e causando diferentes alterações fisiológicas no corpo, que alteram o equilíbrio energético e o metabolismo da gordura. Ao alterar sua anatomia gastrointestinal, certos procedimentos bariátricos afetam a produção de hormônios intestinais de uma maneira que reduz a fome, o apetite e aumenta a sensação de plenitude (saciedade). O resultado final é a redução no desejo e na frequência de comer. Independentemente de qual procedimento de cirurgia bariátrica você e o seu cirurgião decidirem ser o mais adequado para o seu caso, é importante lembrar que a cirurgia bariátrica é uma “ferramenta”. A operação não cura a obesidade, e sim contribui para a perda de peso. O sucesso do tratamento cirúrgico depende de absoluta cooperação e dedicação em seguir as orientações da equipe multidisciplinar durante o preparo pré-cirúrgico e acompanhamento pós-operatório.
Sucesso duradouro na perda de peso
As cirurgias bariátricas resultam em sucesso a longo prazo na perda de peso. A maioria dos estudos demonstra que mais de 90% dos indivíduos afetados pela obesidade grave conseguem manter a perda adequada do excesso de peso após cirurgia bariátrica.
Existem histórias de reganho de peso após a cirurgia ou até mesmo complicações deste procedimento, que podem ser minimizadas quando fazemos o preparo e acompanhamento de forma séria e comprometida. A cirurgia bariátrica é uma “ferramenta” útil para ajudá-lo a quebrar o ciclo vicioso de ganho de peso e a alcançar a perda de peso a longo prazo, além de melhorar sua saúde e qualidade de vida.
Melhora/cura de doenças coexistentes
A cirurgia bariátrica está associada à perda maciça de peso e melhora, ou mesmo cura, das comorbidades relacionadas à obesidade na maioria dos pacientes. Essas comorbidades incluem diabetes mellitus tipo 2, pressão alta, colesterol elevado, doença hepática gordurosa, doença do refluxo gastroesofágico, estase venosa, apneia do sono, asma, artrite, incontinência de esforço urinário, infertilidade e muito mais.
Ganhos em Longevidade
Grandes estudos populacionais descobriram que indivíduos afetados por obesidade severa que fizeram cirurgia bariátrica têm um risco menor de morte do que indivíduos afetados por obesidade que não fizeram a cirurgia. Um desses estudos encontrou uma redução de até 89% na mortalidade ao longo de um período de observação de cinco anos para indivíduos que fizeram cirurgia bariátrica, quando comparados aos que não fizeram.
Segurança
Durante a última década, a cirurgia da obesidade tem sido continuamente aperfeiçoada para melhorar resultados e minimizar riscos.
Atualmente, a taxa de mortalidade da cirurgia bariátrica (3 em 1000) é semelhante à da remoção da vesícula biliar e consideravelmente menor que de uma cirurgia de quadril. A taxa de mortalidade extremamente baixa da cirurgia bariátrica é bastante notável, considerando que a maioria dos pacientes afetados por obesidade severa possui problemas de saúde e, algumas vezes, doenças com risco de vida no momento da cirurgia. Portanto, a cirurgia é segura e seus benefícios excedem em muito os riscos.
Mudanças na qualidade de vida e estado psicológico
Além de melhorias na saúde e longevidade, a perda cirúrgica de peso melhora a qualidade de vida geral. As medidas de qualidade de vida que são afetadas positivamente pela cirurgia bariátrica incluem funções físicas como mobilidade, autoestima, trabalho, interações sociais e função sexual. A individualidade é significativamente reduzida, assim como o desemprego e a incapacidade. Além disso, a depressão e a ansiedade são reduzidas significativamente após a cirurgia bariátrica.
O que devo esperar do tratamento cirúrgico
O principal objetivo do tratamento cirúrgico é ajudá-lo a perder peso e proporcionar uma boa qualidade de vida, com redução significativa do risco de complicações, inclusive de morte.
A maioria dos pacientes perde 50-80% do seu excesso de peso. A perda de peso é muito acentuada nos primeiros meses, sendo depois mais gradativa e geralmente você atingirá o seu menor peso cerca de 1 ano a 1 ano e meio após a operação. Seguindo as orientações pós-operatórias da sua equipe multidisciplinar, a maioria dos pacientes reganha pouco peso nos próximos anos após a cirurgia. O gráfico abaixo mostra a evolução do seu peso após a operação.
Curva de perda de peso após tratamento cirúrgico
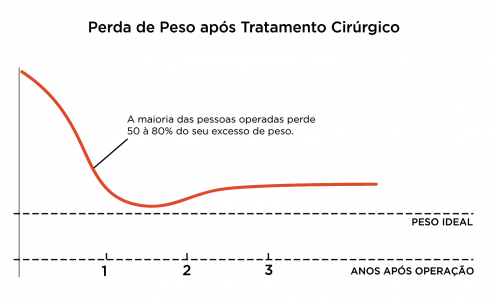
É importante você saber que a sua participação é fundamental para o sucesso da operação! Você precisará modificar os seus hábitos alimentares e o seu estilo de vida no pós-operatório para o resto da sua vida, para que o procedimento tenha um sucesso duradouro.
É importante você saber que a obesidade é uma doença heterogênea e que a resposta a cirurgia varia de pessoa para pessoa. A quantidade de peso que um paciente perde após o procedimento depende de vários fatores, entre eles:
- Idade
- Peso antes da cirurgia
- Condição geral de saúde
- Capacidade de fazer exercícios físicos
- Compromisso de manter as instruções relativas a dieta e outros cuidados
- Motivação e cooperação da família e amigos
Independente da técnica que for decidida pelo seu médico e você, é importante ter expectativas realistas.
Procedimentos bariátricos
Os procedimentos cirúrgicos bariátricos causam perda de peso, restringindo a quantidade de alimento que o estômago pode conter, causando má absorção de nutrientes ou uma combinação de restrição gástrica e má absorção. Os procedimentos bariátricos também costumam causar alterações hormonais. Hoje, a maioria das cirurgias bariátricas é realizada usando técnicas minimamente invasivas (cirurgia laparoscópica ou robótica), o que aumenta a segurança e permite uma recuperação mais rápida.
TÉCNICAS CIRÚRGICAS
BYPASS GÁSTRICO
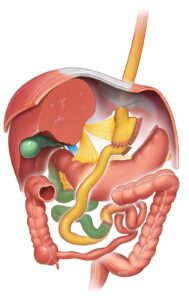
O bypass gástrico em Y de Roux, como operação bariátrica (ou de perda de peso), vem sendo estudado há mais de 50 anos. Por isso, ele é frequentemente referido como o “padrão-ouro”. É importante entender que essa designação não significa que seja a melhor operação para todos. Cada procedimento tem suas próprias características; a escolha da operação só deve ser feita após uma avaliação completa dos seus problemas de saúde e potenciais riscos pelos seus médicos.
O bypass gástrico padrão é realizado com técnicas minimamente invasivas, conhecidas como cirurgia laparoscópica. Ele é rotineiramente realizado em menos de uma a duas horas e o tempo de internação costuma ser de um ou dois dias. As incisões, normalmente quatro ou cinco, têm cerca de 1 cm ou menos, de modo que a recuperação é muito rápida e a dor é mínima. Em centros adequados, é uma operação muito segura.
O procedimento consiste em criar um pequeno reservatório gástrico (pouch) de aproximadamente 30 a 50 ml de volume, dividindo a parte superior do estômago do resto do estômago, e desviar o alimento da maior parte do estômago e de um pequeno segmento do intestino delgado. Nada é removido, portanto esta operação pode ser revertida, se necessário.
O modo exato como essa operação funciona ainda é motivo de debate e de pesquisa contínua. O pequeno reservatório gástrico não é usado para armazenar alimento ou para retardar sua passagem. Ao contrário, o alimento passa mais rapidamente pelo intestino e ativa células especializadas, as células L, mais distais no trato gastrointestinal, que são importantes na regulação da glicose sanguínea e da saciedade. Hormônios produzidos por essas células atuam diretamente no pâncreas, fígado e cérebro. Portanto, o bypass gástrico não é mecanicamente restritivo nem causa má absorção significativa de alimentos; ele atua restaurando o “set point” natural do corpo por meio de um sistema altamente complexo, ainda em investigação.
Os resultados do bypass gástrico continuam sendo muito bons. Em estudos de longo prazo, pacientes que fizeram o bypass vivem mais e têm melhor qualidade de vida do que aqueles que não o fizeram. Além de a perda de peso poder ser sustentada (perda de peso excessiva de 60 a 80%), há melhora significativa de outras doenças, como diabetes, apneia do sono, hipertensão, colesterol alto, esteatose hepática (fígado gorduroso), infertilidade e redução importante do risco de câncer.
Vantagens:
- Mortalidade < 0,2%, complicações maiores < 5%
- Produz perda significativa de peso a longo prazo (60 a 80% de perda do excesso de peso)
- Manutenção da perda de peso em longo prazo
- Excelente para o tratamento de diabetes e doença do refluxo gastroesofágico (DRGE/GERD)
- É um procedimento reversível
- Problemas digestivos, como diarreia, náuseas ou vômitos, são muito pouco frequentes
Desvantagens:
- É tecnicamente uma operação mais complexa que a Gastrectomia Vertical (Sleeve) e teoricamente pode resultar em maiores taxas de complicações. Porém, essa diferença não é relevante para cirurgiões com experiência em ambas as técnicas
- Maior risco de algumas deficiências de vitaminas e minerais em comparação com pessoas sem cirurgia: especialmente B12, vitamina D, ferro e cálcio
- Maior risco de cálculos biliares
- Maior risco de úlceras se o paciente fizer uso de anti-inflamatórios não esteroides (AINEs) ou fumar
- Risco de obstrução intestinal
- Síndrome de dumping (queda de açúcar no sangue)
- Risco de dependência de álcool devido à absorção mais rápida
- Aumento do risco de suicídio
- Requer adesão às recomendações alimentares, suplementação vitamínica/mineral ao longo da vida e conformidade com o acompanhamento
GASTRECTOMIA VERTICAL (SLEEVE)
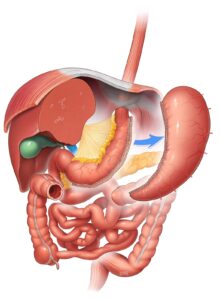
A gastrectomia vertical (Sleeve gastrectomy – SG) é uma operação bariátrica mais recente que remove aproximadamente 75-80% do estômago, deixando um tubo gástrico estreito que se assemelha a uma banana. Tanto o esvaziamento gástrico quanto o trânsito intestinal aumentam significativamente após a SG, porque a pressão dentro do estômago se eleva com a ingestão de alimentos, o que, por sua vez, aumenta a tensão na parede gástrica.
Este procedimento funciona pela redução da capacidade do estômago, o que ajuda a reduzir significativamente a quantidade de comida, portanto, de calorias que pode ser consumida. No entanto, o maior impacto parece ser o efeito que a cirurgia exerce sobre os hormônios intestinais que afetam vários fatores, incluindo fome, saciedade e controle de açúcar no sangue.
A SG normalmente resulta em perda de 25–35% do peso corporal (50–70% de perda do excesso de peso) em relação ao peso inicial, e a maior parte dessa perda ocorre nos primeiros 6 meses. A perda de peso substancial pode levar a uma melhora dramática, e até remissão completa, de muitas comorbidades relacionadas à obesidade, incluindo diabetes tipo 2.
A gastrectomia vertical laparoscópica está se tornando rapidamente uma das cirurgias bariátricas mais realizadas e ocupa posição intermediária entre outras duas operações comumente feitas — o anel gástrico ajustável laparoscópico e o bypass gástrico laparoscópico — em termos de risco cirúrgico, perda de peso e resolução de doenças relacionadas à obesidade.
Resultados de curto prazo mostram que o Sleeve é tão eficaz quanto o Bypass Gástrico em termos de perda de peso, porém a longo prazo existe uma tendência a um maior reganho de peso com o Sleeve. Existem evidências que o Sleeve é eficaz na melhora do Diabetes Tipo 2, porém, o Bypass Gástrico se mostrou uma cirurgia mais eficaz para esse fim.
Vantagens:
- Do ponto de vista técnico, é de fácil realização e as taxas de complicações são um pouco menores que as do Bypass
- A SG é mais simples e mais segura
- Perda de peso > 50% para dados de mais de 3-5 anos
- Resulta em menos deficiências de vitaminas e micronutrientes do que o bypass gástrico
- Não requer desvio ou redirecionamento do fluxo de alimentos
- Ausência de síndrome de dumping
- Pode ser convertida para o Bypass ou a derivação biliopancreática
Desvantagens:
- É um procedimento não reversível
- Tem potencial para deficiências vitamínicas a longo prazo
- Risco de 1–2% de fístula (vazamento) devido à longa linha de grampeamento do tubo gástrico
- As fístulas da sleeve são notoriamente mais difíceis de tratar do que as fístulas do bypass gástrico
- Desenvolvimento de sintomas de refluxo ácido (incidência varia de 11 a 33%)
- Pode exigir uso prolongado de medicações e, às vezes, até cirurgia revisional
DERIVAÇÃO BILIOPANCREÁTICA COM DESVIO DUODENAL (DUODENAL SWITCH)
A derivação biliopancreática com desvio duodenal (Duodenal Switch – DS) é uma das cirurgias de perda de peso mais eficientes. Durante esse procedimento, a porção lateral do estômago é inicialmente ressecada, deixando um estômago do tamanho aproximado de uma banana (gastrectomia vertical – Sleeve). A primeira parte do intestino delgado (duodeno) é então seccionada e conectada aos últimos 250 cm do intestino delgado, desviando cerca de dois terços do comprimento total do intestino delgado. Após essa operação, tanto a quantidade de alimento que você pode ingerir quanto a absorção de gorduras, proteínas e calorias é reduzida.
É um procedimento pouco utilizado, sendo indicado eventualmente em pacientes super obesos (IMC > 50). Combina um nível de restrição menor com alto grau de disabsorção. A maior parte do intestino delgado é desviada, causando um alto grau de não absorção de alimentos. Isso resulta em uma diminuição significativa na absorção de calorias e nutrientes, principalmente proteínas e gorduras. Essa técnica afeta os hormônios intestinais de uma maneira que afeta a fome e a saciedade, além do controle do açúcar no sangue.
O Duodenal Switch é um dos procedimentos bariátricos mais eficazes em termos de perda de peso e melhora de longo prazo das doenças associadas. A perda de peso costuma ser de cerca de 40% do peso inicial (60 a 90% de perda de peso excedente ou superior, após 5 anos de acompanhamento), com um dos menores riscos de reganho de peso em longo prazo. O DS também oferece as melhores chances de melhora ou resolução de doenças relacionadas à obesidade, como diabetes tipo 2, hipertensão, dislipidemia, doença hepática gordurosa (esteatose hepática) e apneia do sono, entre todos os procedimentos de perda de peso. É considerada a cirurgia mais eficaz para o tratamento do diabetes entre as descritas aqui.
Vantagens:
- Resulta em maior perda de peso que o Bypass e o Sleeve (60 a 90% de perda de peso excedente ou superior, após 5 anos)
- Menor risco de reganho de peso em longo prazo
- Permite que os pacientes comam perto de refeições “normais”
- Melhor procedimento para o tratamento de diabetes tipo 2
Desvantagens:
- Apresenta taxas de complicações mais altas que o Bypass e o Sleeve
- Risco de sangramento, fístula (vazamento) nas anastomoses, infecções e trombose venosa profunda
- Tem um potencial maior de causar deficiências de proteínas e diversas vitaminas e minerais, como ferro, cálcio, zinco e vitaminas lipossolúveis, como a vitamina D
- Exige monitoramento médico rigoroso, com exames de sangue anuais
- Requer adesão estrita às recomendações dietéticas e à suplementação de vitaminas e minerais
- Maior taxa de efeitos colaterais gastrointestinais, incluindo aumento do número de evacuações diárias, distensão abdominal (bloating) e gases com odor fétido
BYPASS GÁSTRICO COM ANASTOMOSE ÚNICA (OAGB)
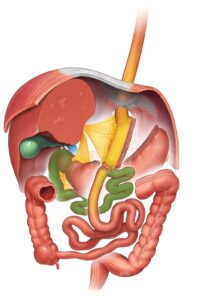
O bypass gástrico com anastomose única (One Anastomosis Gastric Bypass – OAGB) foi descrito pela primeira vez em 2001 e hoje é o terceiro procedimento bariátrico primário mais comum em todo o mundo. O OAGB envolve a criação de um reservatório gástrico longo e estreito, que é então conectado ao intestino delgado, desviando aproximadamente 150 cm da porção superior do intestino delgado.
Ele leva cerca de 90–100 minutos para ser realizado e geralmente é feito por via laparoscópica (cirurgia por vídeo, com pequenos orifícios). A maioria dos pacientes é internada no dia da cirurgia e pode esperar receber alta em um ou dois dias após o procedimento.
Trata-se de um procedimento bariátrico notavelmente eficaz, com perda de peso e melhora de comorbidades (como diabetes tipo 2 e hipertensão arterial) semelhantes, ou até superiores, às do bypass gástrico em Y de Roux (RYGB) e ligeiramente melhores do que a gastrectomia vertical (Sleeve – SG). A maioria dos pacientes pode esperar uma perda de peso de 30–40% em relação ao peso inicial. Geralmente, os pacientes atingem o peso mínimo (nadir) entre 6 e 12 meses após a cirurgia bariátrica. O reganho de peso que alguns pacientes apresentam após o primeiro ano é menor no OAGB do que na SG ou no RYGB.
O procedimento pode ser realizado com notável segurança. O risco de morte por complicações precoces da cirurgia (como sangramento, fístula, embolia pulmonar etc.) é de aproximadamente 0,1–0,2%. O risco de complicações maiores que possam exigir nova intervenção é de aproximadamente 2,0–3,0% no período inicial após a cirurgia.
Vantagens:
- Perda de peso semelhante ou superior ao bypass em Y de Roux
- Menor reganho de peso em longo prazo comparado ao Sleeve
- Procedimento tecnicamente mais simples
- Alta segurança (mortalidade 0,1-0,2%)
Desvantagens:
- Úlcera na junção (anastomose) entre o estômago e o intestino
- Risco de desnutrição
- Refluxo de ácido/bile
- Aproximadamente 5,0% dos pacientes precisam de nova cirurgia em longo prazo por desnutrição ou sintomas graves de refluxo ácido/biliar
- Requer acompanhamento anual por toda a vida
- Necessidade de suplementação de ferro, vitamina D, cálcio, vitamina B12, folato e polivitamínicos-minerais
GASTRECTOMIA VERTICAL COM ANASTOMOSE DUODENO-ILEAL (SADI-S)
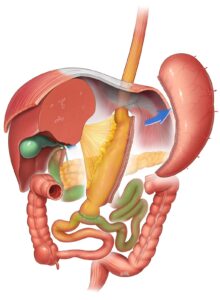
O bypass duodeno-ileal com anastomose única associado à gastrectomia vertical por laparoscopia, também conhecido como SADI-S, é uma das técnicas bariátricas mais potentes para obtenção de perda de peso. É uma boa opção para pacientes com obesidade grave, seja como cirurgia primária, seja como procedimento revisional após falha de uma gastrectomia vertical (sleeve).
O SADI-S é um procedimento laparoscópico que pode ser realizado com ou sem auxílio robótico. Ele consiste em duas etapas. Na primeira, chamada “gastrectomia vertical (sleeve gastrectomy)”, o estômago é reduzido e afinado em forma de tubo para diminuir sua capacidade (cerca de 80% do estômago é removido). Na segunda etapa, é realizado um desvio do intestino delgado para reduzir a superfície disponível para absorção dos alimentos. Especificamente, a porção média do intestino delgado é excluída do trânsito alimentar. Assim, após essa segunda etapa, a primeira parte do intestino delgado, chamada duodeno, é conectada à porção distal do intestino delgado (íleo).
Pacientes submetidos a este procedimento podem perder até 70% do excesso de peso em um ano, perda que geralmente é mantida posteriormente. É um procedimento bariátrico com altas taxas de sucesso na resolução de diabetes mellitus tipo 2, dislipidemia, hipertensão arterial e apneia obstrutiva do sono (OSA).
O SADI-S é geralmente bem tolerado. A frequência das evacuações depende da quantidade de fibras e da ingestão de água. Alguns pacientes relatam refluxo biliar (sabor amargo na boca), situação em que uma endoscopia é indicada.
Vantagens:
- Perda de até 70% do excesso de peso em um ano
- Altas taxas de sucesso na resolução de diabetes tipo 2
- Excelente para dislipidemia e hipertensão arterial
- Boa opção para cirurgia revisional após falha do Sleeve
Desvantagens:
- Técnica complexa com complicações cirúrgicas mais frequentes
- Deficiências de vitaminas lipossolúveis (A, D, K e E)
- Deficiências de cálcio, zinco e ferro
- Risco de hipoabsorção de proteínas e ácidos graxos
- Possível refluxo biliar
- Requer educação e preparação adequada antes e depois da cirurgia
- Acompanhamento médico rigoroso obrigatório
GASTRECTOMIA VERTICAL COM BIPARTIÇÃO DO TRÂNSITO INTESTINAL (BTI)
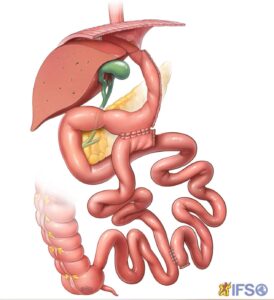
A bipartição do trânsito intestinal é uma cirurgia bariátrica e metabólica que combina a gastrectomia vertical (Sleeve) com um desvio intestinal, criando dois caminhos para o alimento no estômago e intestino. Ocorre uma anastomose do antro gástrico (parte final do estômago) com o íleo (porção final do intestino delgado), enquanto um outro caminho mantém a conexão do estômago com o duodeno.
Esse modelo busca unir o efeito restritivo do Sleeve com o benefício metabólico do desvio intestinal, sendo indicado principalmente para superobesos, pacientes com doenças metabólicas graves como o diabetes tipo 2 e em cirurgias revisionais. A abordagem modificada proposta por Santoro et al proporciona desativação parcial do intestino proximal e um estímulo intestinal distal precoce e intenso.
Uma das vantagens desse procedimento é que não há desvio completo do intestino e a preservação da passagem pelo duodeno reduz os riscos de deficiência nutricional. O procedimento é realizado por via minimamente invasiva (vídeo ou robótica) com internação hospitalar geralmente entre 1 e 2 dias. É uma técnica menos complexa do que o duodenal switch com efeitos similares no controle de peso e metabólico.
Vantagens:
- Une efeito restritivo com benefício metabólico
- Preservação da passagem pelo duodeno reduz riscos nutricionais
- Menos complexa que o Duodenal Switch
- Efeitos similares no controle de peso e metabólico
- Cirurgia minimamente invasiva
- Internação curta (1-2 dias)
Desvantagens:
- A porcentagem exata de alimento que segue cada caminho não é totalmente previsível
- A anastomose pode diminuir com o tempo, alterando o resultado final
- Risco de sangramento
- Risco de vazamento (fístula)
- Possível refluxo
- Carências nutricionais
- Diarreia ou alteração do hábito intestinal
- Requer avaliação pré-operatória e acompanhamento adequado
Complicações
É preciso ficar claro que as operações bariátricas podem ser extremamente valiosas e efetivas para ajudá-lo a perder peso, mas elas não estão livres de complicações. O risco de complicações depende de vários fatores, entre eles da idade e grau de obesidade do paciente, assim como do procedimento utilizado.
As principais complicações incluem fístula (vazamento do conteúdo do estômago ou intestino para a cavidade abdominal ou pele), sangramentos, infecção, hérnia, trombose venosa e embolia pulmonar (coágulo de sangue no pulmão), estreitamento da passagem pelo estômago, distúrbios nutricionais e metabólicos e alterações psicológicas.
A mortalidade (chance de morrer) é de cerca de 0,3%. Entretanto, é importante reafirmar que os benefícios da cirurgia bariátrica excedem em muito os riscos.
Preparando-se para a cirurgia
Independente do tipo de procedimento que você for submetido, é importante que você inicie o seu novo estilo de vida já no pré-operatório para que possa ter uma transição mais fácil e suave para o período pós-operatório. Você deve entender e concordar com as necessidades dietéticas e de exercícios físicos no pós-operatório.
As modificações realizadas em seu trato gastrointestinal pela cirurgia requerem mudanças permanentes em seus hábitos alimentares. Converse com a sua equipe para entender quais mudanças você deverá fazer na sua rotina diária para garantir o sucesso na cirurgia.
AVALIAÇÃO NUTRICIONAL
O período antes da cirurgia é um momento muito importante para o paciente, pois é justamente nesse momento que as mudanças de hábitos alimentares e comportamentais devem acontecer. Você deve estar consciente das mudanças que irão ocorrer no seu organismo e por isso, o tratamento deve ser realizado com a equipe multidisciplinar.
As consultas nutricionais que antecedem a cirurgia lhe ajudarão a compreender a importância da alimentação balanceada de forma a evitar problemas no pós-operatório. Os erros alimentares deverão ser corrigidos antes da cirurgia para que você prepare seu organismo para o momento cirúrgico e também para facilitar sua adesão aos novos hábitos alimentares após a cirurgia e para toda a vida.
A alimentação, além da suplementação no pós-operatório imediato passa por fases muito importantes que deverão ser seguidas à risca por você para que se possa evitar possíveis desconfortos.
O pós-operatório, independente da técnica realizada, passa por 4 fases de dieta com duração de 6 semanas. São elas: dieta líquida, dieta semilíquida, dieta pastosa e dieta branda. Após essas fases, você receberá orientações importantes quanto à sua evolução e como deverão ser os hábitos alimentares após a cirurgia bariátrica.
Cada fase é necessária e obrigatória para que não haja problemas e complicações.
Durante as consultas, você receberá material completo, informativo, educativo e personalizado, para ajudar na condução do tratamento e do processo de educação nutricional e mudanças no comportamento alimentar.
AVALIAÇÃO PSICOLÓGICA

Embora menos disseminado que o procedimento cirúrgico, o acompanhamento psicológico anterior e posterior às cirurgias bariátricas é fundamental para o sucesso deste tipo de intervenção.
A participação do psicólogo no processo inicia-se logo após a indicação cirúrgica, quando é feita uma avaliação psicológica, através da qual o psicólogo consegue compreender e concluir o diagnóstico, fazer prognóstico, encaminhamentos, oferecer orientações e assim proporcionar possibilidades de crescimento, reflexão e preparação para as cirurgias bariátricas, não só para os pacientes, mas também para seus familiares e junto à equipe multidisciplinar. Assim, vemos que o objetivo da avaliação psicológica não é, de modo algum, impedir que você realize a cirurgia, mas sim possibilitar que esta seja realizada com segurança afetiva.
Para que seja bem-sucedida, a cirurgia bariátrica demanda uma total mudança nos hábitos alimentares e na maneira como você se relaciona com a comida. Já no pré-cirúrgico, faz-se necessário que você aprenda a ganhar controle sobre os seus impulsos, não atacando a comida como forma de resolver ou compensar seus problemas emocionais. Deve entender, ainda, que o alimento não representa sua fonte única de prazer.
Desde a fase pré-cirúrgica, outra reflexão fundamental a ser implementada é o seu engajamento no processo de emagrecimento. A equipe multidisciplinar presta apoio constante em todas as fases do processo, mas o principal agente desta transformação é VOCÊ. Não existe a possibilidade de “ser emagrecido” magicamente.
Para alcançar a sua meta de resgatar a saúde através do emagrecimento, todo um repertório de novos comportamentos terá que ser introduzido em sua rotina diária: avaliar a qualidade e quantidade dos alimentos ingeridos, praticar exercícios físicos de sua preferência, atenção plena no ato de comer, entre tantas outras novidades em sua vida. A ajuda psicológica, sem dúvida, lhe tornará mais fácil promover estas mudanças de comportamento necessárias. Que tal começar hoje?
No pós-cirúrgico, o suporte psicológico facilitará a forma com que você se habituará a tantas diferenças. A sua mente talvez não acompanhe a velocidade com que muitas transformações corporais se processarão, deixando-o confuso até mesmo com relação à sua numeração de manequim. O corpo, rejeitado e até mesmo agredido, ganhará um outro significado. Aceitar e manter saudável este novo corpo torna-se um novo desafio.
Ressaltamos que este acompanhamento multidisciplinar é de suma importância e deve ser vitalício, uma vez que a obesidade é uma doença crônica. Controlável, mas sem cura definitiva. Desta maneira, mantenha contato constante com sua equipe. Estamos disponíveis em todas as fases do seu novo projeto existencial e, o mais importante: não apenas para acompanharmos sucessos mas, principalmente, para prestarmos apoio e ajudá-lo nas dificuldades.
AVALIAÇÃO CLÍNICA/ENDOCRINOLÓGICA
Uma avaliação clínica/endocrinológica inicial é essencial para rastrear possíveis doenças associadas à obesidade, doenças causadoras de obesidade e transtornos alimentares. Exames de pré-operatório iniciais serão avaliados e exames complementares adicionais serão solicitados caso seja evidenciada alguma anormalidade. Havendo necessidade de algum tratamento, mais consultas serão agendadas até a liberação para a cirurgia, com o máximo de segurança para o procedimento. Lembrem-se! O acompanhamento clínico pós-operatório é fundamental.
Gravidez e anticoncepção
Você deve utilizar um método anticoncepcional antes da cirurgia. A recomendação atual é que você utilize um método de contracepção reversível de longa duração como o DIU de cobre, DIU hormonal ou o implante contraceptivo. O uso de camisinha com espermicida em todos os intercursos sexuais pode ser uma última alternativa.
A pílula anticoncepcional aumenta o risco de trombose e deverá ser suspensa 4 semanas antes da cirurgia e substituída por outro método.
Se a sua cirurgia for um Sleeve, o uso de pílula anticoncepcional após 6 semanas de operada é considerado seguro. Entretanto, em relação ao Bypass não existem dados que atestam a segurança anticoncepcional da pílula. Portanto, previna-se! A cirurgia pode aumentar muito a fertilidade.
O tempo mínimo considerado seguro para engravidar após a cirurgia é de 18 meses.
Bebida alcoólica e cigarro
O uso de bebida alcoólica poderá ser feito com extrema cautela após 12 meses de operado.
O cigarro deve ser interrompido no mínimo 6 semanas antes da cirurgia. O seu novo estilo de vida adotado após a cirurgia, não deverá incluir mais o tabagismo.
Atenção! A bebida alcoólica e o cigarro aumentam o risco de formação de úlceras, o que pode levar a graves complicações.
Medicamentos a serem evitados
O paciente operado deve evitar para sempre o uso de anti-inflamatórios, corticóides e cafeína.
Cronograma pré-operatório
- COM CIRURGIÃO: Em média 2 consultas. Na primeira consulta será feita a avaliação inicial, apresentação do nosso programa e entrega de material para conscientização sobre a cirurgia. Exames de pré-operatório serão solicitados. Na segunda, realizada com a presença de um familiar, serão dadas as explicações sobre a cirurgia, avaliação dos exames realizados, seleção da técnica que o paciente será submetido e pré-agendamento do procedimento cirúrgico.
- COM CLÍNICO/ENDOCRINOLOGISTA: Em média 2 consultas, para rastreamento de doenças e preparo para cirurgia.
- COM NUTRICIONISTA: Em média 2 consultas, para avaliação e orientação nutricional.
- COM PSICÓLOGA: Em média 2 consultas, para avaliação psicológica. É solicitado a presença de um familiar em uma das consultas.
Recuperando-se da cirurgia
No hospital, a equipe que cuidará de você deve incluir não apenas os cirurgiões e anestesistas, mas também outros profissionais como clínicos, fisioterapeutas, nutricionistas e psicólogos.
Você provavelmente vai permanecer internado entre 24 a 48h, podendo variar.
A dieta imediata será líquida e monitorada. Você será encorajado a caminhar no mesmo dia ou no dia seguinte à sua cirurgia.
Sua habilidade de retomar as atividades diárias normais vai variar de acordo com a sua condição física e com a natureza da atividade que você desenvolve. Muitos pacientes retomam suas atividades normais com 4 semanas da cirurgia, em média, podendo variar.
Prepare-se para iniciar um programa de atividade física a partir de 30 dias de operado!
Cronograma pós-operatório
- COM CIRURGIÃO: Consulta entre 08-15 dias, 3 meses, 6 meses, 1 ano, 18 meses e 2 anos. Após 2 anos de operado, consultas apenas conforme a necessidade.
- COM CLÍNICO/ENDOCRINOLOGISTA: Consulta com 6 semanas, 3 meses, 6 meses, 9 meses e 12 meses. A partir do 2º ano de pós-operatório, consultas de 6 em 6 meses, podendo variar dependendo da necessidade.
- COM NUTRICIONISTA: Consulta com 6 semanas, 3 meses, 6 meses, 9 meses e 12 meses. A partir do 2º ano de pós-operatório, consultas de 6 em 6 meses, podendo variar de acordo com a necessidade do paciente.
- COM PSICÓLOGA: Consulta com 6 semanas, 3 meses, 6 meses e 12 meses. A partir do 2º ano de pós-operatório, consultas de 6 em 6 meses, podendo variar de acordo com a necessidade do paciente.
Equipe Multidisciplinar Integrare

Nutricionistas: Fernanda Mattos e Viviam Coimbra
Psicóloga: Nancy da Costa Ferreira